
科技改變生活 · 科技引領未來

科技改變生活 · 科技引領未來
癌癥基因檢測終于納入醫保,報銷比例高達90%!自2019年6月15日起,北京醫耗聯動綜合改革正式實施,全市執行病理檢測醫療保險新政策。首次將腫瘤基因檢測納入醫保,報銷比例高達90%!靶向藥物爭相進入醫保,基因檢測后才可報銷!藥費貴、危險性高
癌癥基因檢測終于納入醫保,報銷比例高達90%!
自2019年6月15日起,北京醫耗聯動綜合改革正式實施,全市執行病理檢測醫療保險新政策。首次將腫瘤基因檢測納入醫保,報銷比例高達90%!
靶向藥物爭相進入醫保,基因檢測后才可報銷!
藥費貴、危險性高、治療周期長的腫瘤一旦不幸降臨,通常會讓一個人、一個家庭因病返貧或因病致貧。
2018年10月,國家醫保局通過談判,把17個藥品納入藥品目錄,涉及非小細胞肺癌、腎癌、結直腸癌、黑色素瘤等多個癌種。這些藥品與平均零售價相比,平均降幅達56.7%,讓更多的患者能夠吃得起腫瘤靶向藥物。
然而,靶向藥入醫保,可以減輕腫瘤患者一部分的經濟壓力,但還遠遠不夠。
以EGFR靶點第二代靶向藥克唑替尼為例,醫保限定支付范圍為“限間變性淋巴瘤激酶(ALK)陽性的局部晚期或轉移性非小細胞肺癌患者或 ROS1陽性的晚期非小細胞肺癌患者。”
也就是說患者使用了克唑替尼,如果要進行醫保報銷的流程,一定要有明確的基因檢測報告,證明患者本身存在ALK或ROS1突變。
不僅如此,國家衛健委頒布的《新型抗腫瘤藥物臨床應用指導原則(2018年版)》也明確指出:對于有明確靶點的藥物,須遵循基因檢測后方可使用的原則。檢測所用的儀器設備、診斷試劑和檢測方法應當經過國家藥品監督管理部門批準,特別是經過伴隨診斷驗證的方法。不得在未做相關檢查的情況下盲目用藥。
靶向藥使用前,需要做基因檢測,這又是一筆不小的費用。
就國內而言,根據不同癌種的檢測套餐、不同的基因檢測公司,定價略有不同,但是總體相差不會太多。為了減少基因檢測支出,不少患者選擇盲吃靶向藥。
北京癌癥患者的福音,基因檢測納入醫保!
為了能夠更好的讓腫瘤患者獲益,我國藥監局、醫保局、衛健委等國家機構在相關基因檢測產品的審批、臨床應用規范上做了大量工作。
以往由于院內沒有相關檢測等因素,患者不得不選擇在第三方檢驗機構進行腫瘤基因檢測,此次醫耗聯動綜合改革后,患者在醫院內部就可獲得滿足臨床藥物決策的基因檢測,并享受醫保報銷。保證檢測結果可以讓醫生放心開藥、患者放心吃藥。
此次醫耗聯動綜合改革對腫瘤基因檢測制定了統一的定價標準,并將其納入北京醫保乙類,工傷保險甲類。
這也意味著對于具有北京醫保的腫瘤患者,在北京所有醫院均能進行腫瘤基因檢測并進行醫保報銷,不需要去第三方檢驗機構進行基因檢測、承擔動輒上萬的基因檢測費用,實現藥品費用減負后的基因檢測減負。
近年來,隨著國家醫保政策力度的加強,越來越多的抗癌藥物被納入醫保,而隨著基因檢測被納入醫保后,作為使用靶向藥前的“必經之路”,這個門檻降低后,腫瘤患者在負重前行下也會輕松很多。
希望這項政策不僅惠及北京的癌癥患者,還能盡快在全國范圍內推行,讓更多的癌癥患者獲益。
關于癌癥基因檢測,大家需要了解的五個問題!
1為什么在選擇靶向藥之前要進行基因檢測?
以肺癌為例,對于非小細胞肺癌而言,大約50%左右的患者易發生EGFR基因突變,大約5%左右會發生ALK融合/重排,大約1-2%發生ROS1融合突變。
一把鑰匙只能開一把鎖,只有攜帶了特定基因突變的患者在靶向藥物的作用下才能獲得更好的效果。因此,非小細胞肺癌患者需要在確診后盡快進行基因檢測,“對癥下藥”,才能收獲理想的療效。
在美國,食品藥品監督管理委員會(FDA)規定,醫生開具靶向藥物處方前必須為患者做基因檢測。
基因檢測是腫瘤精準治療中的重要環節,需要在專業的病理醫師按照規范的操作流程進行。錯誤的基因檢測結果不僅會給患者帶來經濟損失,更會導致患者耽誤最佳治療時機。
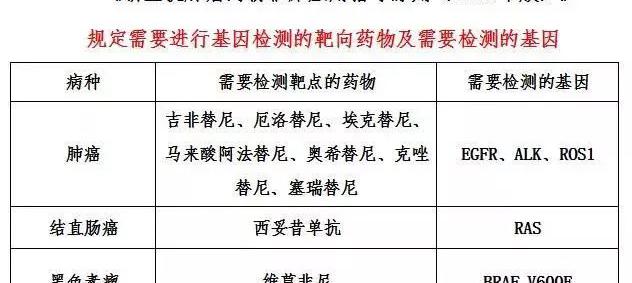
2各類癌癥需要檢測的基因有哪些?
廣義上講,所有腫瘤患者均可以接受基因檢測;狹義上講,根據指南推薦,不同的病種、不同的分期、出于不同的目的,不同的患者,適合做不同的基因檢測。
國家衛健委之前頒布的《新型抗腫瘤藥物臨床應用指導原則(2018 年版)》,明確指出:抗腫瘤藥物臨床應用需在病理組織學確診后或基因檢測后方可使用。其中也羅列了需要和不需要癌癥基因檢測的常用的小分子靶向藥物和大分子單克隆抗體類藥物。但是這份指導原則僅覆蓋了國內上市的靶向藥,全球腫瘤醫生網結合國外新藥上市的情況給大家做了系統的盤點。
肺癌突變靶點及相關靶向藥物
乳腺癌突變靶點及相關靶向藥物
結直腸癌突變靶點及相關靶向藥物
胃癌突變靶點及相關靶向藥物
胃腸間質瘤突變靶點及相關靶向藥物
胰腺癌突變靶點及相關靶向藥物
肝癌突變靶點及相關靶向藥物
卵巢癌突變靶點及相關靶向藥物
腎癌突變靶點及相關靶向藥物
原發性腹膜癌突變靶點及相關靶向藥物
黑色素瘤突變靶點及相關靶向藥物
3選擇單基因檢測還是全基因檢測?
看了上面的介紹,是不是感受到了基因檢測的極端復雜性——的確是這樣的,每個病人到底應該做哪些基因的檢測,才能做到盡可能不遺漏(不錯過治療機會,不浪費標本)、又不多花冤枉錢,這里面學問很大很大……
對患者來說,檢測什么基因也是非常關鍵的,目前醫院和各大基因檢測公司都有針對不同人群的各類套餐,總結如下:
1、單癌種小panel檢測:比如,對于肺癌患者,已知的驅動基因包括EGFR、ALK、KRAS、HER2、BRAF、PIK3CA、AKTI、MEKI、NRAS和MET,那么只檢測這些常見突變的基因就可以了。此次醫保報銷的檢測應屬此類。
優勢:價格便宜。拿肺癌舉例,由于中國肺腺癌中超過一半的患者是攜帶EGFR和ALK兩個突變之一,這種方案性價比較高。所以,如果患者屬于肺腺癌,而且經濟條件一般,把有限的錢用在刀刃上才是更合理的。
2、全基因檢測:同時檢測幾十個甚至上百個癌癥相關基因,比如,FDA批準的首款獲得突破性認定的癌癥NGS體外診斷檢測產品--FoundationOne CDx (F1CDx)可檢測324個基因的突變,還可以檢測TMB和MSI兩個基因組特征。
優勢:使用新一代測序技術,最大優勢是覆蓋面大,一次就能綜合了解情況,但它目前比第一種方案昂貴。當然,隨著新測序技術越來越便宜,最終第一個方案肯定會被取代,但目前,還是二者共存。
全球腫瘤醫生網提醒大家,每個病人,其實都要綜合腫瘤的種類、疾病的分期、之前治療的情況、后續治療的愿望、以及家庭經濟承受能力,做一個“個性化”的安排,大家可以咨詢全球腫瘤醫生網醫學部的相關專家究竟該如何選擇(400-666-7998)。
4哪些患者可以不進行基因檢測?
在癌癥的治療過程當中,有一部分人在接受靶向治療前,選擇不做基因檢測,而這種治療方法就叫做盲試。對比基因檢測,盲試也有自己的優勢,比如即能省錢又能節省時間。那么到底什么情況才可以跳過基因檢測,直接進行靶向治療呢?
1、靶向藥單一:一些種類的癌癥,可能突變類型比較單一,對于靶向藥也沒有可選余地,這種情況下,可以選擇盲試,一旦發現沒有效果,就需要更他療法。
2、生存期不樂觀:對于一些癌癥友友,可能醫生的預估不足6個月,并且經濟條件也不好,這種情況,如果拿半個月等一個不確定的結果的話,就顯得太冒險,所以不如直接進行盲試,把錢用在刀刃上,挑選概率最大的進行嘗試,俗稱“闖大運”。
當然盲試也有著自己的短板,在沒有基因檢測之前,用藥基本靠“猜”,而效果也基本靠“祈禱”,所以在治療的過程中,對于是否進行靶向治療,大家需要慎重決定。
5基因檢測應該選擇什么樣的樣本?
做基因檢測,是檢測腫瘤細胞的突變,因此需要獲取腫瘤細胞。
臨床上通常有三種方式:
1. 肺癌手術中(或胸水中)得到腫瘤樣品。
2. 穿刺活檢樣品,通常是在局部麻醉下,使用很細的針刺入疑似腫瘤,來獲取少量細胞用于分析。這樣創傷很小,可以避免不必要的手術,對患者影響小。
3. “液體活檢”。肺癌的液體活檢,主要是指通過分析血液里的癌細胞或者癌細胞釋放的DNA進行分析,判斷癌癥突變類型。這之所以能成功,是因為晚期癌細胞,或者癌細胞的DNA,會經常跑到血液里面,現代技術有可能把它們捕獲,進行分析。
“液體活檢”是目前最熱門的技術之一,最大的優點是無創,風險小,而且可以反復多次取樣,但目前依然以組織病理切片的基因檢測,準確度最高,是業內公認的金標準。雖然它也不是100%完美(比如還有空間、時間、異質性的問題)。但是,常常能遇到病友無法取得足夠的組織,或者組織標本年代久遠,這類情況下,也可以考慮用血液標本勉強代替。
我們一般推薦的優劣順序是:最近手術或活檢新取的組織標本>1-2年內的組織標本>最新的血標本>2年以上的舊的組織標本。
基因檢測的重要性不言而喻,精準的基因檢測是精準治療方案的前提。希望大家都能通過權威的檢測獲得合理的用藥方案,早日康復。

何原東
